Direktor
Liebe Patientinnen und Patienten,
im Namen des gesamten Teams der Klinik für Herzchirurgie heiße ich Sie sehr herzlich willkommen.
Die Herzchirurgie der Universitätsmedizin Essen gehört zu den größten und modernsten Herzchirurgien in Deutschland. Bei uns werden höchste medizinische Standards durch interdisziplinär arbeitende Teams umgesetzt. Dabei stehen sie und ihre Herzerkrankung im Mittelpunkt.
Wir nehmen uns Zeit für Sie – wir lernen Sie kennen und Sie uns. Denn wir wollen, dass Sie sich in dem so wichtigen Moment eines operativen Eingriffs am Herzen sicher und gut versorgt fühlen. Dafür stehen wir Ihnen mit unserer Expertise rund um die Uhr zur Verfügung: vor, während und nach dem operativen Eingriff.
An den beiden Standorten, der Herzchirurgie am Westdeutschen Herz und Gefäßzentrum und in der Herzchirurgie-Huttrop, bieten wir Ihnen Präzisionsmedizin und das gesamte Spektrum der Herzchirurgie mit minimal invasiven Techniken und Herzklappenreparatur über mechanische Kreislauf Unterstützung und Transplantation von Herzen und Lungen.
Scheuen Sie sich bitte nicht, mich persönlich zu kontaktieren (shtc@uk-essen.de).
Herzliche Grüße
Ihr
Payam Akhyari

Unsere Zertifikate





friedenheit
Unsere Bereiche

Poliklinik
Zunächst melden Sie sich am Rondell an und werden dann in der Poliklinik vor oder bei der stationären Aufnahme untersucht.

Pflegestation
Auf unserer Pflegestation erwartet Sie ein kompetentes Team bestehend aus Ärzten, speziell ausgebildetem Fach-Pflegepersonal, Krankengymnasten und anderen Hilfskräften.
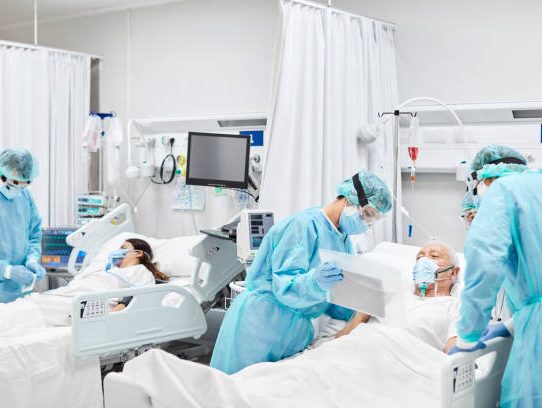
Intensivstation
Operationen am Herzen und der Lunge sind komplexe Eingriffe. Oft müssen Patienten in den ersten Stunden oder Tagen auf einer unserer Intensivstationen weiterbetreut werden.
Operationsbereich
Jährlich führen wir über 2.000 Operationen durch, davon 1.300 mit Einsatz der Herz-Lungen-Maschine.
Kardiotechnik
Im Bereich der operativen Medizin stellt die Herzchirurgie wachsende technische Anforderungen zur sicheren Versorgung der Patienten.